◆医師・カウンセラー・教師による不登校へのチームアプローチ(1996年発表)
|
||||||
| 田原卓浩(国立大蔵病院小児科)、伊澤正雄(国立大蔵病院小児科セラピスト)、 阿子島茂美(明星学園小学校教諭) はじめに 現代の子供の生活リズムは、家庭・学校・塾(各種の習い事)の3つの場を連日回り続けることが多く、疲労から過労へつながりやすいとされている。 不登校もこの様な環境が一因となって現れてくると考えられるが、不登校児をケアする場合においてわれわれが割くことのできる時間はきわめて短く、病院などの接点から前述の「生活の場」に戻ったとたんに、雲間から除いた太陽を見失うことになる子供が多い。 この点を補うために、われわれは医師・カウンセラー・教師に加えて不登校児をもったことのある親・不登校の経験者・学生などのボランティアを含めたグループ(「連」)を組織して、激増しつつある不登校児に対して地域ぐるみのネットワークケアを行っているので、その実体を紹介する。 |
||||||
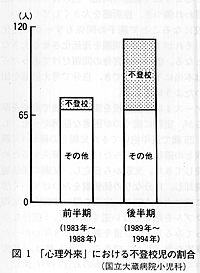
1.背景当院心理外来(週1日)は、1983年(昭和58年)から現在の体制となり、1994年(平成6年)までの統計では203名を対象として診療を行い、このうち不登校児は70名であった。この12年間を、1989年を境にその前後に大別して不登校児数を比較してみると、図1のように前半期(14%)に対して後半期(45%)で優位となっている。また、不登校児に対する診療時間を比較すると、前半期では全患児に要した時間の29%であったのに対して、後半期では63%と患児数と同様に大幅な増加を示している。 |
 |
|||||
 |
||||||
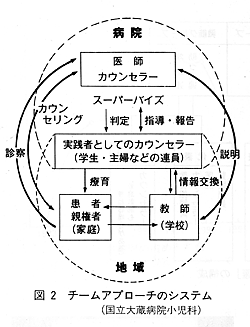
2.チームアプローチ(ネットワークケア)発達共助連が正式に発足したのは1991年で、当院小児科心理外来でカウンセリングを受けた経験のある家族を中心にして、不登校・登校拒否に留まらず、家庭内暴力、学力障害、これらに起因する家族全体の問題をも含めて個別療育活動を行ってきた。 学校訪問 現在までに、「学校訪問」あるいは「家庭訪問」が必要であった患児の割合を不登校児と他の障害児(学習障害など)とで比較してみると、不登校児の55%、他の障害児の41%がいずれかの「訪問」を必要としていた。当院での不登校児のカウンセリング(セラピー)において、家庭や学校へ出かけることは治療効果を高める手段の一つであると言っても過言ではないと思われる。 このような過程を経て、日常生活の場における発達共助連(参加75名-1996年3月現在、ただし1名とは1家族の代表者を表すため、実働人数は75名以上)を軸にした個別療育をより有効に実践するための方針として、下記の2点を中心としている。 この基本方針のもとに、現在、7つの発達共助連の活動を展開しており、カウンセリングにはデイ・キャンプ、スキーなどの屋外でのケアや患児主体の情報誌の発行、さらには進学に関する情報交換も定例会(月1回)などを通じて行われている。不登校児の受診が当院「心理外来」全体の受信回数の中に占める割合は、1990年(75%)をピークにしてその後漸減してきている。 まとめ当院で行っている”不登校児に対するチームアプローチ”の概要を紹介した。十人十色、百人百様の対応を余儀なくされる、このような心理学的療育に共通した指針を求めることは不可能といわざるをえないが、多人数の目に囲まれての良い「おせっかい」を供給することは、継続的な支えを必要とする不登校児に対するプライマリケアの一つとして、きわめて重要であると考えられる。 |
||||||
|
|
|||